官方微信平台,点击上方欢迎订阅
有些家长可能会有疑问,为什么宝宝出生后已经通过了新生儿听力筛查,在采足跟血干血片时,医护人员还会建议为宝宝增做一项“新生儿耳聋基因筛查”呢?
事实上,听力筛查和基因筛查是两种不同维度、互为补充的检查。传统听力筛查仅能检测当前听力状态,而耳聋基因筛查能辅助找出那些“现在听力正常,但有潜在风险”的新生儿。
新生儿听力筛查是通过采用耳声发射(OAE)和自动听性脑干反应(AABR)的无创、快速技术,在宝宝安静或睡着时就能完成。它的核心目标是:尽可能早地发现出生时即存在的先天性耳聋。
我们可以把它想象成一位守在听力大门前的“门卫大爷”。这位门卫大爷非常敏锐,能够检查出宝宝的耳朵能否对声音产生正常的生理反应。
如果初筛没通过,应在42天左右进行复筛,一旦确认,就会启动进一步的诊断性听力学检查,争取在出生后3-6个月内进行干预(如佩戴助听器、人工耳蜗植入等)。
早期干预对孩子的语言和认知发育至关重要,然而听力筛查只能检测“当下”的听力状况,无法预测“未来”。
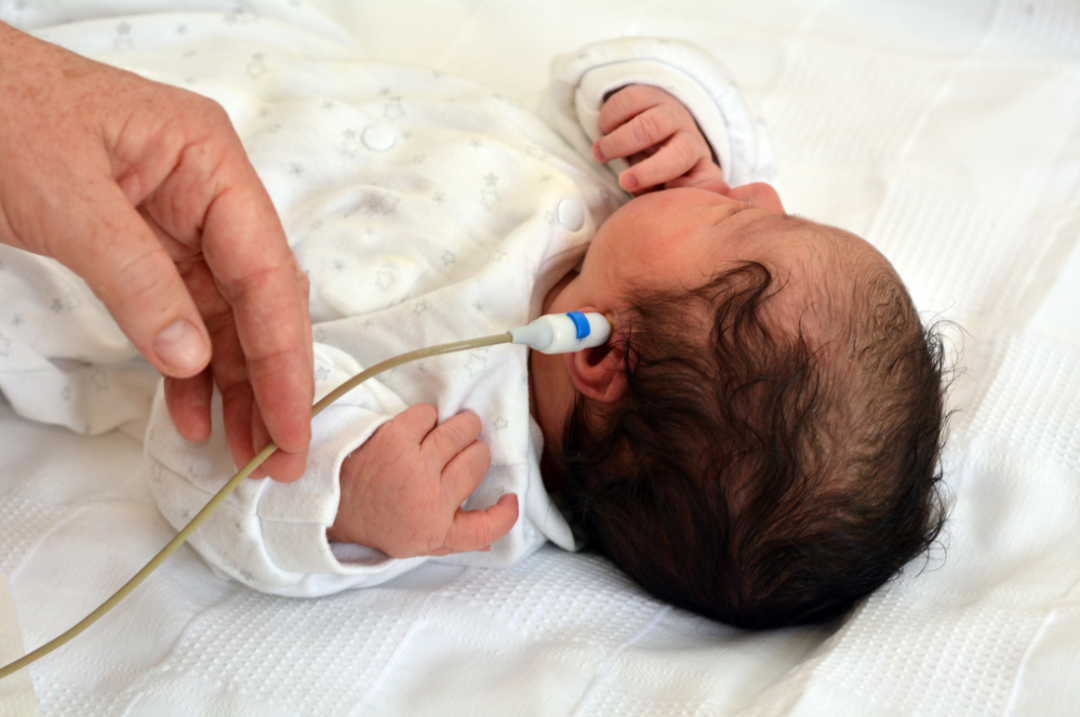
与听力筛查不同,耳聋基因筛查是通过采集宝宝的足跟血样本,分析宝宝DNA中与听力损失相关的特定基因是否发生了“突变”。
它更像一位通过查阅遗传密码获取信息的“预言家”,能检测导致耳聋的深层遗传因素。
在我国,听力障碍是常见的出生缺陷之一,每年约有3万新生儿存在听力损失,其中约60%与遗传因素相关。
在正常的听力人群中,每100个人里就有大约5-6个人是耳聋致病基因的携带者。如果父母双方都是携带者,他们自身听力正常,却有25%的概率会生下听力受损的宝宝。有超过90%的听障儿童的父母听力完全正常,这就是“隐性基因遗传”在作祟。
目前广州市新生儿遗传性耳聋基因筛查项目主要针对4个常见耳聋基因GJB2、GJB3、SLC26A4及线粒体DNA12SrRNA的20个常见突变位点进行筛查,这些基因覆盖了中国人群约80%的遗传性耳聋病因。

如果宝宝的听力筛查通过了,去做耳聋基因筛查时,发现耳聋基因筛查未通过会有什么问题呢?
主要有以下三种情况:
这是最需要家长警惕的情况。
有些宝宝出生时听力完全正常,能正常通过听力筛查。但由于其基因有致病变异(如SLC26A4基因有变异,该基因与“大前庭水管综合征”密切相关),他们的听力可能会在成长过程中,因为发生了一次头部碰撞、感冒发烧甚至是坐飞机时的气压变化等突发事件,诱发听力下降,造成不可逆的听力损失。
耳聋基因筛查可以在宝宝发生听力损失前就提前发现这个“地雷”,通过医生生活指导(避免头部碰撞、剧烈运动等)和定期监测,有效避免听力下降和听力损失。
药物性耳聋(“一针致聋”)
这主要与线粒体12S rRNA基因突变(如m.1555A>G和m.1494C>T)有关。携带此类突变的孩子,出生时听力是正常的,但只要使用一次氨基糖苷类抗生素(如链霉素、庆大霉素、卡那霉素等),就可能引发急剧的、永久性的听力损失。
通过耳聋基因筛查,可以提前明确用药禁忌,就诊时及时告知医生,终身避免此类药物,从而规避致聋风险。
宝宝可能只携带了一个致病变异(携带者),自身听力正常,但将来他/她长大婚育时,如果配偶恰好也携带相同基因的致病突变,就有25%的概率生出听力损失的宝宝,需要在生育前进行遗传咨询。
早期的基因筛查,相当于为孩子未来建立一份“遗传咨询档案”,提前知晓风险,在未来婚育时能做出更科学的优生选择。

看到这里,想必各位家长已经对耳聋基因筛查有了进一步的了解,听力筛查和耳聋基因筛查是两种不同技术、不同目的,却互为补充的检查:
耳聋基因筛查,不仅仅是一次检查,更是送给孩子的一份终身听力健康保障和一份珍贵的“遗传信息档案”。
因此,当医护人员建议你为听力筛查通过的宝宝做耳聋基因筛查时,并非进行重复检验,而是希望用更前瞻、更科学的目光,为孩子的听力健康保驾护航,扫清那些隐藏在前路上的“地雷”。

妇幼健康科普 · 2025年第226篇

供稿:新生儿筛查中心 刘思迟
编辑:陈文
责编:周密
审核:陈晓怡














